Внутри носа у каждого человека существуют полости, покрытые слизью, по которым проходит воздух, согреваясь в них и очищаясь от микрочастиц. Воспаление этих пазух носит общее название синусита, хотя медики различают в его рамках гайморит, фронтит, этмоидит и феноидит в зависимости от того, какие именно пазухи подверглись инфекции.
Очень часто синусит встречается у детей, которые подвержены различным насморкам и ОРВИ. Недолеченное подобное заболевание и является благоприятным фактором для развития воспаления. При этом очень важно распознать болезнь на ранних стадиях, чтобы гной, образовавшийся в пазухах, не наделал беды в маленьком организме.
Всего у человека 4 пары придаточных пазух носа: гайморовы, лобные, основные (клиновидные) и решетчатые. Гайморовы (верхнечелюстные) пазухи самые большие, объем каждой – около 30 см3, и поэтому гайморит – один из наиболее часто встречающихся видов синусита. Впервые симптомы этого заболевания описал врач Гаймор (Хаймор) в XVII веке – отсюда и название.
Симптомы и признаки
Симптомы синусита у детей часто тяжело отличить от симптомов острой респираторной вирусной инфекции. Гораздо реже, чем у взрослых у детей бывают четко локализованные боли в области воспаленной пазухи. А, если бывают, маленький ребенок обычно не может ясно описать свои ощущения. Классическая картина синусита взрослых — насморк в течение недели, затем появление боли в области пораженной пазухи — у детей встречается значительно реже.
Осмотр носа с помощью налобного осветителя также не всегда дает точный ответ, есть синусит у ребенка или нет. Отечная, покрасневшая слизистая оболочка может быть как при воспалении околоносовых пазух, так и при обычном насморке.
Что же делать? Как понять, что у ребенка именно синусит, а не острая респираторная инфекция с насморком. На помощь приходят критерии времени.
Своевременное опознание синусита у ребёнка — это почти 90% его успешного лечения. Для этого необходимо знать симптомы данного заболевания. Если насморк не проходит в течение недели, обязательно нужно пронаблюдать, нет ли в наличии таких признаков, как:
- насморк сопровождается гнойными выделениями; носовое дыхание затруднено;
- попеременная заложенность разных половинок носа: то правая сторона «не дышит», то левая; малыш жалуется на сухость во рту и горле;
- он часто отхаркивает; по утрам выходит гнойная мокрота;
- ребёнок жалуется на боль в области глаз, зубов, скулы и щеки, а также головную боль;
- на ранних стадиях температуры может не быть, а может держаться на отметке 37 °C, но если не предпринимать никаких мер, температура может подняться до 38 °C;
- недомогание, общая слабость, вялость, сонливость, раздражительность, потеря сна и аппетита; отсутствие обоняния; отёчность век или щёк.
Считается, что, если описанные выше неспецифические симптомы (заложенность носа, выделения из носа, кашель и т. д.) продолжаются без улучшения 10 дней и больше, - это состояние ребенка нужно расценивать как острый бактериальный синусит. Другой вариант развития событий в пределах этих десяти дней, при котором врач должен выставлять диагноз «синусит», - если после первичного улучшения состояния больного ОРВИ, симптомы болезни вновь усилились.
Вроде бы ребенок уже пошел на поправку после простуды, начал дышать носиком, почти исчез кашель и вдруг опять ходит с открытым ртом и «сопли» потекли еще больше и гуще – синусит начинается.
Развитие синусита у детей обычно происходит по двум описанным сценариям. Редко возможен вариант, когда синусит начинается остро с высокой температуры, гнойных выделений из носа.
Очень часто родители бывают слишком невнимательны и списывают все эти признаки на наличие насморка у ребёнка, надеясь, что в скором времени он пройдёт. Тем временем воспаление усиливается, гной заполняет пазуху всё больше и больше, а кровь разносит его по организму, разнося инфекцию. Если симптомы детского синусита не были вовремя распознаны, острое течение заболевания может перерасти в хроническое.
С какого возраста у ребенка может развиваться гайморит, фронтит и другие болезни околоносовых пазух?
Следует обратить внимание, что заболевание острым гайморитом возможно уже в возрасте 1,5-2 лет. Воспаление решетчатой пазухи (этмоидит) может быть у детей в возрасте до 1 года; воспаление слизистой оболочки лобной пазухи (фронтит) и основной пазухи (сфеноидит) встречается у детей реже; фронтит — после 5 лет, сфеноидит — после 10 лет.
Все эти приблизительные возрастные рамки определяются сроками развития той или иной пазухи. Ребенок рождается, имея только верхнечелюстные (гайморовы) и решетчатые пазухи. Остальные околоносовые полости формируются значительно позже.
Возрастные особенности, предрасполагающие к развитию синусита
Другая анатомическая особенность детского возраста — это узкие соустья (дренажно-вентиляционные отверстия) между околоносовыми пазухами и полостью носа. Если соустье узкое, оно быстрее закрывается при отеке слизистой оболочки, воспалительная жидкость скапливается внутри пазухи, начинается синусит.
Одним из факторов, способствующих развитию синусита у детей, является гипертрофия глоточной миндалины, то есть аденоиды. Аденоиды могут, как механически иногда нарушать отток жидкости из пазух, так и служить местом обитания микробов.
Бактериальные возбудители синусита
Видовой состав бактериальных возбудителей синусита в целом не отличается в детском возрасте и у взрослых. Наиболее частыми возбудителями синусита являются пневмококк, гемофильная палочка, моракселла.
Виды синусита у детей: острый и хронический
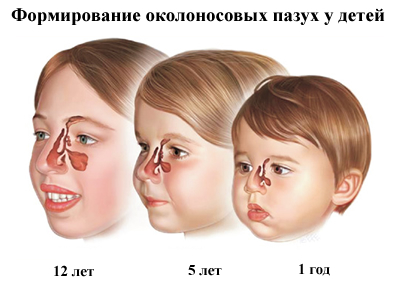
На ранних стадиях синусит у ребёнка носит острый характер, являясь осложнением плохо пролеченной инфекции. Его можно узнать по выше приведённым симптомам, которые обычно носят ярко выраженный характер. Он означает, что вирусное заражение сменилось бактериальным, которое требует более длительного и агрессивного медикаментозного лечения с применением большого спектра различных лекарственных препаратов.
Если обнаружение и лечение болезни не были проведены на ранней стадии заболевания, острый синусит очень быстро развивается в хронический.
Хронический синусит у ребёнка очень обманчив: кажется, что болезнь отступает:
- головная боль переходит в чувство тяжести;
- заложенность носа наблюдается только в положении лёжа;
- падает температура.
Это всего лишь обманный манёвр заболевания и сигнал того, что оно перешло в хроническую стадию. Симптомы становятся слабее, но по времени продолжительнее, они то исчезают, то вновь появляются.
Если не заняться настойчивым и скорейшим лечением, хронический синусит для детей чреват нарушениями в развитии и работе многих внутренних органов: сердца, лёгких, почек, печени. Самолечение обеих стадий болезни исключается: только по назначению врача после специального медицинского обследования (рентген, компьютерная томография, диафаноскопия).
Лечение детского синусита

После подтверждения диагноза врач подробно распишет, как лечить детский синусит в зависимости от стадии и тяжести заболевания. Если обращение было своевременным, назначают:
- детские сосудосуживающие капли, чтобы слизь, скопившаяся в пазухах, могла выйти естественным путём: галазолин, санорин, нафтизин;
- противовоспалительные (колларгол, протаргол), противоаллергические, антибактериальные препараты.
Антибиотики
Если воспаление перешло в стадию гнойного, немедленно назначаются антибиотики, хотя некоторые медики до сих пор утверждают, что лечение даже гнойного синусита у ребёнка антибиотиками не оправдано. И тем не менее на сегодняшний день это один из самых распространённых и эффективных методов, облегчающих страдания маленького. Из этого ряда лекарств могут назначить:
- амоксициллин; цефалоспорин;
- макролиды в виде сиропов и таблеток;
- пенициллин (цефуроксим, цефотаксим, цефтриаксон, цефоперазон) в виде уколов.
Прокол
Если воспаление локализовалось в гайморовых пазухах (они формируются только к 7 годам), врач может назначить хирургический метод удаления слизи — так называемый прокол. Промывание осуществляется вакуумным прибором, под местной анестезией. Сначала выкачивается гной, а затем вводится лекарство.
Народные средства
С разрешения лечащего врача можно облегчить состояние малыша и ускорить выздоровление народными средствами:
- ингаляции травами: шалфей, цветки календулы, ромашки;
- массаж эбонитовым диском;
- русская баня;
- к поражённым пазухам на ночь можно прикладывать медные монеты;
- дыхательная гимнастика.
Любые народные средства при лечении детского синусита возможны лишь при разрешении врача и постоянном его контроле. Только так можно избежать нежелательных последствий и осложнений.
Профилактика синусита
Чтобы не задавать вопросов, как вылечить, гораздо легче спросить, как не допустить синусита у детей. Ряд профилактических мер поможет обезопасить здоровье малыша:
- не допускать переохлаждения маленького организма; вовремя и быстро лечить заболевания;
- поддерживать иммунную систему витаминами и другими общеукрепляющими препаратами;
- закаливать;
- обеспечить регулярную санацию рта.
Лечение хронических синуситов
На стадии рассасывания и для лечения хронического синусита врачи рекомендуют специальный массаж и дыхательную гимнастику.
Массаж
Несильно постукивайте по переносице 2-3 минуты большой фалангой большого пальца. В первое время нужно делать такое дренажное постукивание хотя бы 1 раз в полчаса. Найдите следующие точки: внутренний верхний угол брови, центральную точку между бровей, внутреннюю нижнюю часть глазницы, среднюю точку по носогубной складке. Эти точки должны быть немного болезненные. Массируйте их по часовой стрелке (по 20-30 секунд на каждую точку).
Дыхательная гимнастика
Пусть ребенок по очереди подышит по 10 раз правой и левой ноздрей (по 4-6 секунд), закрывая их большим и указательным пальцами. Это упражнение помогает улучшить кровообращение.
Сегодня синусит у детей — достаточно распространённое заболевание, особенно часто им страдают детки с ослабленным иммунитетом, которые постоянно и подолгу болеют. Родители, сосредоточив своё внимание на здоровье малыша, могут обезопасить его от этой болезни, не дав вирусам распространиться.
Источник: https://vse-pro-detey.ru/, https://www.missfit.ru/, http://lorsovet.info/



